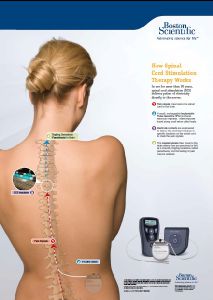
В нейрохирургической практике часто встречаются больные с отсутствием «субстрата» для хирургического вмешательства. Современная нейрохирургия располагает большим арсеналом методов лечения, которые не являются этиологическим, но, эффективно воздействуя на патогенетические механизмы, купируют основные симптомы заболевания и предотвращают развитие грозных осложнений, что значительно улучшает качество жизни пациента. Эти методики объединены в отдельное направление – функциональную нейрохирургию. Данное направление сформировалось на стыке неврологии, нейроанатомии, нейрофизиологии и нейропсихологии, поэтому в большинстве клиник мира в ходе функционального нейрохирургического вмешательства непосредственное участие помимо нейрохирурга принимают неврологи, нейрофизиологи и нейропсихологи. Функциональная нейрохирургия не является альтернативой консервативного неврологического лечения. С помощью таких методик можно устранить наиболее тягостные симптомы заболевания, расширить возможности консервативного лечения, снизить выраженность и тяжесть побочных эффектов действия медикаментов, а в некоторых случаях даже отказаться от приема препаратов. При этом функциональная нейрохирургия относится к минимально инвазивным методам хирургического лечения. Современная функциональная нейрохирургия охватывает большое количество заболеваний нервной системы. Это хронические болевые синдромы, болезнь Паркинсона, эссенциальный тремор, торсионная мышечная дистония, в том числе ее локальная форма – спастическая кривошея, некоторые формы рассеянного склероза, сирингомиелия, детский церебральный паралич (ДЦП), последствия травм головного и спинного мозга и др. Ранее эти заболевания лечились только консервативными методами. Больные с нарушениями движений, жестокими болями, порой приводящими к суицидальным попыткам, грубыми нарушениями тазовых функций длительное время принимали множество разных лекарственных препаратов, которые часто оказывали выраженные побочные действия или даже приводили к ухудшению течения основного заболевания. С развитием современных методов функциональной нейрохирургии у таких больных появились новые перспективы для значительного уменьшения или полного избавления от страданий. На современном этапе лечения болевых синдромов не существует единственного эффективного метода – лечение должно быть комплексным. В комплексе лечения тяжелых болевых синдромов функциональная нейрохирургия играет важную и часто незаменимую роль. Современная хирургия болевых синдромов привлекает не только своей минимальной инвазивностью, эффективностью и безопасностью. Ее основным достоинством является контролируемость и длительность обезболивающего эффекта при своевременном применении [1]. Боль сопровождает 70 % всех известных заболеваний и патологических состояний [Gureje O., Simon G.E., Von Korff M.A. cross-national study of the course of persistenthfin in primary health care // Pain. 2001. Vol. 92. P. 195–200]. Согласно данным эпидемиологических исследований, той или иной болью страдают до 64 % в популяции. Среди пожилых пациентов распространенность боли достигает 78 % [Павленко С.С., Эпидемиология боли // Неврологический журнал. 1999. № 1. С. 41–46]. По данным отечественных эпидемиологических исследований, распространенность хронических болевых синдромов (без учета онкологических заболеваний) составляет не менее 40 % взрослого населения и эти цифры имеют тенденцию к неуклонному росту [Крыжановский Г.Н. «Важное событие в отечественной медицине» // Научно-практический журнал «Боль», № 1 (1) 2003, с. 4–5] Боль, как правило, поражает людей трудоспособного возраста [Павленко С.С., Денисов В.Н., Фомин Г.И. Организация медицинской помощи больным с хроническими болевыми синдромами. – Новосибирск: ГП «Новосибирский полиграфкомбинат», 2002. 221с.]. В Европе от 20–70 пациентов на 100 тысяч населения в год также подвергаются операциям на позвоночнике по поводу вертеброгенных болевых синдромов. От 20 до 40 % пациентов, подвергшихся операции, продолжают испытывать персистирующую или рецидивирующую боль после таких операций. У многих из них со временем развивается медикаментозно-резистентные формы болевого синдрома. Ежегодно в США регистрируется около 50 тысяч случаев, а в Великобритании – 6000 новых пациентов с болевым синдромом оперированного позвоночника. Не менее актуальной проблемой современной нейрохирургии и неврологии являются симптомы повреждения спинного мозга в результате травмы. По этой причине тяжелый хронический болевой синдром развивается в 18–63 % случаев [Balazy T.E. Clinical management of chronic pain in spinal cord injury // Cli J. Pain. – 1992. Vol.8, № 2. P. 102–110], высокий мышечный тонус в конечностях – в 70 % случаев. Самой частой причиной травматического повреждения спинного мозга является ДТП – 40–70 % закрытых повреждений позвоночника сопровождаются повреждением спинного мозга. Разные авторы отмечают, что в России наблюдается неуклонный рост доли повреждений спинного мозга в структуре сочетанной травмы. По данным литературы за последние 70 лет количество больных с позвоночно-спинномозговой травмой (ПСМТ) возросло в 200 раз, и в России ее ежегодно получают более 8 тыс. человек, в США – 10 тысяч. Развитие болевого и спастического синдромов при повреждении спинного мозга также отмечаются при воспалительных заболеваниях позвоночного канала – 25–40 % случаев, при нарушении спинального кровообращения – 10–15 % пациентов, в 1–3 % случаев нейродегенеративные заболевания требуют терапевтической и хирургической коррекции боли и спастики. Реабилитация больных с повреждением спинного мозга остается недостаточно эффективной, о чем свидетельствует установление I и II групп инвалидности у 80 % больных. Совершенствование системы мероприятий по реабилитации больных с повреждением спинного мозга – это решение задач по восстановлению или компенсации нарушенных функций, коррекции сопутствующих синдромов, максимальной адаптации (социальной, профессиональной) данных пациентов в обществе, достижения максимальной независимости, в том числе экономической и профессиональной, улучшение качества жизни. На сегодняшний день существуют различные консервативные и хирургические способы снижения мышечного тонуса и болевого синдрома. Одним из методов хирургической коррекции, позволяющим расширить возможности реабилитации пациентов с болевым и спастическим синдромами, является хроническая эпидуральная нейростимуляция спинного мозга. Это метод воздействия на функцию нейронов спинного мозга в определенной зоне с помощью микротоков – нейромодуляции. Несмотря на активное использование SCS в течение 30 лет, механизм ее аналгетического воздействия изучен неокончательно. В основу применения нейростимуляции легла теория «Воротного контроля» – блокады болевых импульсов на сегментарном и супрасегментарном уровнях передачи нервного импульса. В целом основы действия SCS сводятся к следующим: – электрофизиологическая блокада проведения болевых импульсов [Campbell J.N., Davis K.D., Meyer R.A. / The mechanism by which dorsal column stimulation affects the pain: Evidence for a new hypothesis / Pain 5:S228,1990 020–40.; Linderoth B., Dorsal Column Stimulation and Pain: Experimental studies putative Neurochemical and Neurophysiological Mechanisms. Stockholm: Kongl Carolinska Medico Chirurgiska Institutet; 1992]; – выработка эндогенных антиноцицептивных веществ и усиление нисходящих влияний антиноцицептивной системы [Gardell L.R., Wang R., Burgess S.E. et al. Sustained morphine exp. Induces spinal dynorphin-dependent enhancement of excitatory transrelease from primary afferent fibers // J. Neyrosci. 2002. Vol. 22. 6747–6755]; – периферическая вазодилатация вследствие воздействия на симпатическую нервную систему [Linderoth B., Fedorcsak I. and Meyerson B.A. / Periheral vasodilataition after spinal cord stimulation: animal studies of putative effector mechanisms / Neurosurgery 28: 187–195, 1991.; Linderoth B., Gherardini G., Ren B., and Lundeberg T / Preemptive spinal cord stimulation reduces ischemia in an animal model of vasospasm / Neurosergery 37:266–271, 1991]; – модуляция тормозящих надсегментарных влияний на периферические мотонейроны. Показаниями для проведения стимуляции являются различные заболевания: – «Постламинэктомической синдром», «синдром оперированного позвоночника» (FBSS). – Нейропатическая боль вследствие поражения одного или нескольких периферических нервов. – Комлексный регионарный болевой синдром I и II типов. – Постгерпетическая невралгия. – Послеампутационные боли в культе конечности. – Боль в конечностях, связанная с вазоспастическими состояниями и нейроваскулярными синдромами (болезнь Рейно, облитерирующий эндартериит). – Стенокардия. – Боли в области малого таза и половых органов, не связанные с патологией внутренних органов. – Повышение мышечного тонуса более 2 баллов по шкале ASHWORTH.